 細胞診で、「検体不適正」、「鑑別が難しい」、「悪性の疑い」の結果で、乳がんがはっきりしなかった場合、最終的な診断を行うために、太い針やメスを使って、しこりの組織を取り、検査します。 細胞診で、「検体不適正」、「鑑別が難しい」、「悪性の疑い」の結果で、乳がんがはっきりしなかった場合、最終的な診断を行うために、太い針やメスを使って、しこりの組織を取り、検査します。
組織診は、細胞のかたまりをとるので、細胞診よりも情報量が多く、診断もより確実です。
取った組織を染色して、がん細胞があるか、がん細胞ならどのようなタイプのがんか、を調べます。用いる機械や方法によっても、取れる組織の量が違います。
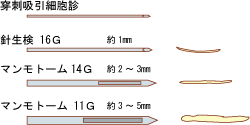
<針生検>
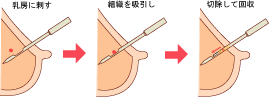
超音波でしこりの位置を確認しながら、細胞診より太めの針をしこりの部分に刺し、しこりの一部を、針で取り出します。
針が太いので、局所麻酔をしてから行います。
針生検でも細胞診と同様の判定区分をします。併せて、組織型が推定されて報告されます。
<マンモトーム>
針生検の一つで、針生検よりもさらに太い針を刺して自動的に吸引して組織を取ります。
針を刺して、組織を取るときは、検査の目的によって、マンモグラフィのような装置で画像をみながら行う方法と、超音波装置で画像を見ながら行う方法があります。
|

|
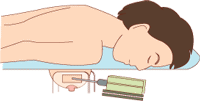 マンモグラフィで写しながら行う方法では、検査機器の種類によって、椅子に座って行う場合と、丸い穴がある検査台の上に、右図のようにうつぶせになって、行う場合があります。 マンモグラフィで写しながら行う方法では、検査機器の種類によって、椅子に座って行う場合と、丸い穴がある検査台の上に、右図のようにうつぶせになって、行う場合があります。
どちらの機器を使用するとしても、乳房をアクリル板で挟んで固定します。局所麻酔をして、ステレオ撮影をし、画像を見ながら、直径3mm程度の針を刺します。刺している針の方向を変えながら、組織を自動的に吸引してきます。
超音波装置で画像を見ながら行う方法では、診察台にあおむけに横になって行います。
 ==長所==
==長所==
・手で触れないくらいの乳房の小さなしこりや石灰化を診断できる
・線維腺腫など良性の病変を摘出できる
・1回、針を刺すことで、複数の組織標本をとることができる
・傷跡が小さい
==短所==
・時には出血をすることがある
・針を刺したところが、内出血をすることがある
・検査機器をもっている施設が少ない
・検査費用が高い
・がん細胞を、周りに散らす可能性がある
|
<外科的生検>
局所麻酔を行い、メスでしこりの一部、または全部を取って、顕微鏡で組織を調べます。場合によっては入院して行われることもあります。
==留意点==
しこりが悪性の場合、がん細胞を、周囲に散らす可能性があるのではないかといわれていますが、はっきりと結論は出ていません。医師とよく相談し、納得して検査を受けることが大切です。
<組織診の結果>
・細胞診で、確定できなかった「悪性か悪性でないか」がわかります。
・細胞のかたまり(集落)でわかるので、がんの組織型が推定されます。
・非浸潤がんか、浸潤がんかがわかります。
|